Quel futur pour les antibiotiques?
Les antibiotiques sont de moins en moins efficaces. Il suffit d'observer les campagnes de préventions télévisées, les avertissements des médecins ou les consignes des pharmaciens: les antibiotiques remplissent de moins en moins bien leur office.
Que peut-on faire? Comment remédier à ce problème? Existe-t-il des alternatives aux antibiotiques? Ne pourrait-on pas s'en passer?
J'essaierais de répondre à ces questions dans cette partie.
I.La science pour aider les antibiotiques?
Les antibiotiques sont divisés en plusieurs grandes classes, définies selon leurs modes d'actions (voir partie B ). Malgré celà, leur utilisation intensive dès la seconde guerre mondiale a contribué au développement des résistances.
De nos jours, la recherche s'oriente vers la découverte de nouvelles classes de molécules antibiotiques, ou d'alternatives permettant le remplacement des antibiotiques.
Ce fût le cas notamment en 2006 avec l'équipe du Professeur Jun Wang, qui recherchait dans des extraits de sol du monde entier de nouveaux antibiotiques. Dans le sol d'Afrique du Sud, ils découvrirent la Platensimycine.
Cette nouvelle molécule représente une nouvelle classe d'antibiotique. L'intérêt de cette découverte est grand: depuis 1928 (année de la découverte de la pénicilline par Flemming), il n'avait été mis en évidence que deux grandes familles d'antibiotiques. La découverte d'une troisième famille pourrait renforcer la lutte contre les bactéries résistantes en utilisant d'autres procédés. Le seul problème dans ce cas est de savoir varier l'utilisation de ses antibiotiques, et de ne pas se concenter sur une seule classe, au risque d'accoutumer les bactéries à ces antibiotiques en particulier.Le mode d'action de la Platensimycine est assez simple. Elle agit en bloquant les enzymes impliquées dans la synthèse des acides gras dont les bactéries ont besoin pour construire leurs membranes cellulaires. Sans paroi graisseuse, les bactéries ne peuvent se construire correctement et finissent par mourir, dispersées. Voir la Partie B pour le rappel d'une structure de bactérie.
Sources:
-www.nature.com/nature/journal/v441/n7091/abs/nature04784.html (en anglais)
-www.sur-la-toile.com/article-1679-Un-futur-antibiotique-tres-puissant.html
-www.planetegene.com
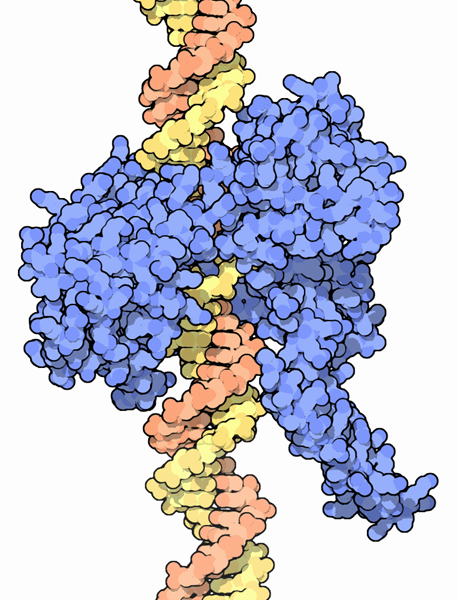
GSK 299423 est le nom d'une nouvelle molécule qui présente un mode d'action différent d'autres classes antibiotiques: son principe actif agit sur l'enroulement de l'ADN: celui-ci est enroulé selon un ordre qui diffère du code génétique de la molécule ce qui tue la bactérie. On ne sait pas encore si il s'agit d'une nouvelle classe à part entière. En tout cas, les chercheurs étudient les molécules voisines pour trouver la substance parfaite qui couple efficacité et grande tolérance par le corps humain.
Voici une représentation par cristallisation de l'action de la molécule sur un Staphylocoque doré (l'enzyme de GSK 299423 est en bleu):
On voit que l'enzyme de GK 299423 obstrue la structure double-hélicoïdale (double hélice). Lors de la mitose (division cellulaire pour la reproduction), la double hélice sera tordue, et réorganisée par cette molécule (très puissante donc: une molécule capable de briser et de remodeler l'ADN lors d'une mitose dépasse le simple domaine de la recherche antibiotique.)
Source:
-www.futura-sciences.com/fr/news/t/medecine/d/vers-une-nouvelle-classe-dantibiotiques_24674/
Dans l'avenir, un domaine récemment mis en lumière pourrait être utilisé pour améliorer l'efficacité des antibiotiques en réduisant la résistance des bactéries à ceux-ci.
Le fonctionnement est basé sur un système simple: les méthodes de communication intercellulaires des bactéries. Bien qu'étant des organismes unicellulaires, les bactéries sont, lors des mitoses et de l'infection du corps, conduites par une dynamique de groupe (comme une meute de loups).Cette dynamique de groupe a pour but de maximiser l'infection en adaptant le groupe de bactéries aux éventuelles répliques du corps humain ou des antibiotiques.
Ce comportements de groupe est régulés par des signaux extracellulaires, signaux véhiculés par des substances appelées phéromones. Chez les bactéries à Gram positif, les phéromones sont des peptides (assemblages d'acides aminés, qui sont essentiels à l'expression des protéines). Chez les bactéries à Gram négatif, ce sont généralement des métabolites (produit de la transformation ou la synthèse de molécules) de certaines lactones (molécules ayant des propriétés aromatiques).
L'ensemble des systèmes de contrôle de la population microbienne, regroupés sous le terme anglais "quorum sensing", contrôlent nombre de paramètres de la population microbienne (nombre, comportement...). Les bactéries possèdent également des systèmes de commmunication dits à deux composants, constitués d'un détecteur de surface capable de recevoir des signaux de l'environnement proche, et d'un transducteur permettant de transférer l'information jusqu'à certains gènes de l'ADN.
L'activation de ces derniers modifie le comportement de la cellule bactérienne pour répondre au signal reçu. Enfin de nombreuses bactéries peuvent dialoguer avec les cellules-hôtes. Elles produisent dans le milieu extérieur des molécules qui interfèrent avec la cellule-hôte et détournent certaines de ses activités à leur profit (nourriture, protection...). Que l'on bloque la production de phéromones, le détecteur ou le transducteur du système à deux composants, l'idée est d'empêcher la bactérie de s'adapter à son environnement sans porter atteinte à sa survie, ce qui devrait éviter l'apparition de résistances et ainsi permettre d'utiliser sur un plus grand panel d'antibiotiques.
Comme il est dit dans la Partie B: la découverte d'autres molécules est cependant très ralentie principalement à cause des grandes entreprises pharmaceutiques qui rechignent à investir sur la durée (les nouvelles molécules nécéssitent des années de recherches et énormément de budget avant d'être mises sur le marché, ou même ne pas être mises sur le marché du tout).
Dans le futur, on pourrait espérer un changement de comportement des lobbys pharmaceutiques qui pourraient s'investir davantage dans la durée. Au fur et à mesure de l'évolution humaine et bactérienne, les antibiotiques deviendront de moins en moins efficaces, et risquent de devenir tous obsolètes. Le seul moyen serait que les entreprises changent radicalement de politique de recherche et privilégient avant tout les antibiotiques: il ne s'agit plus de gagner de l'argent, mais bien de sauvegarder l'Humanité.
II.Les médecines non-conventionnelles
Malgré ces découvertes révolutionnaires qui déboucheront sur de nouveaux traitements, les nouvelles molécules ou classes se font très rares (en comptant la Platensimycine et GK 299423 comme une nouvelle classe, on n'en a découvert que 4 depuis l'avènement de la pénicilline par Flemming).
De plus en plus de personnes n'utilisent plus les antibiotiques pour se soigner mais utilisent d'autres formes de médecine, appelées généralement "médecines alternatives" ou "médecines non-conventionnelles". Elles ne sont pas basées sur l'expérimentation et la corrobation des faits, mais sur les traditions et les conseils de grand-mère. Par exemple frotter les verrues au vinaigre, boire le jus de cuisson du riz, danser à la pleine lune avec des pompons de laine blanche pour guérir de la grippe...
Ces "médecines alternatives" peuvent prendre des formes variées, et sont basées la plupart du temps sur des ingrédients naturels. Voici quelques exemples.
L'aromathérapie: c'est l'utilisation des éléments aromatiques d'une plante(essences, huiles essentielles) dans le cadre d'une médecine préventive (qui n'a pas pour but de soigner directement mais de prévoir les blessures ou altérations). Les éléments qui nous intéressent sont les huiles essentielles: leurs propriétés désinfectantes permettent de purifier un milieu (une pièce par exemple). Cependant l'achat, l'entretien et l'utilisation des antibiotiques reste marginale en tenant compte uniquement de leurs propriétés physiologiques (l'aromathérapie est surtout utilisée pour la détente ou l'hypnose).
L'apithérapie: c'est l'utilisation du miel et des produits des abeilles en général pour se soigner. Le miel est la substance qui nous intéresse: appliqué sur les plaies, sa très haute concentration en saccharose (C12 H22 O11, la molécule du sucre) empêche les bactéries de se développer. De même, absorbé de manière normale (en tartine, tisane ou à la cuillère), il a été démontré que le miel est à l'origine d'une substance antibactérienne: l'eau oxygénée (celle-ci apparaît lors de la fabrication du miel par l'abeille).
Il existe bien d'autres exemples de méthodes dites "pseudo-scientifiques". Cependant leurs effets d'un point de vue scientifique reste très difficile à démontrer (l'hypnose, les guérisseurs...).
Quoi qu'il en soit, il ne faut pas considérer ces pratiques comme "idiotes" ou inefficaces. Leurs effets sont difficiles à démontrer, et il ne s'agit parfois que de placebo (effets purements psychologiques). Cependant, faute de mieux, ces solutions peuvent êtres considérées comme viables en attendant de nouvelles molécules (on ne guérira pas d'une angine bactérienne avec des incantations vaudoues par exemple).
Il est cependant intéressant de constater que les hommes se tournent de plus en plus vers ces médecines alternatives. Est-ce un signe du manque de confiance dans le système de santé (tendance remarquée lors de la campagne de vaccination contre la grippe H1N1, massivement boycottée) ? Ou tout simplement la volonté d’éviter des traitements dont ils ne maitrisent pas la composition ? Cela reste à montrer.
III.La prévention ou le remplacement?
La prévention joue un rôle très important, voire capital dans la lutte contre les résistances antibiotiques.
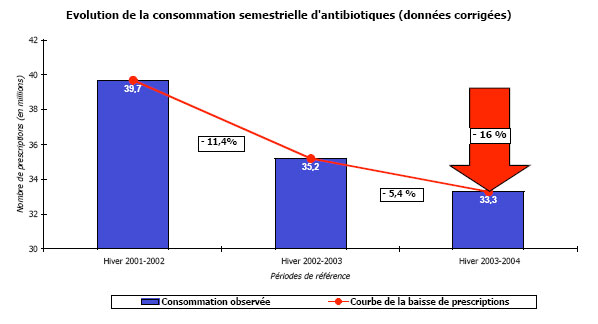
Les réclames tentent de limiter la progression des antibiotiques. Ces campagnes de préventions font peu à peu effet. Une campagne d'observation menée en partenariat avec l'Académie de Médecine et l'Assurance a permit d'estimer la baisse de consommation d'antibiotiques à près de 16% depuis 2002, sur une même épidémie. Sur l'hiver 2003-2004 qui observe une diminution globale de 5,4%, la baisse était particulièrement importante chez les enfants, premiers consommateurs d'antibiotiques : c'est près de 8% de consommation en moins chez les 0-5 ans. Le suivi de la consommation nationale a été analysé à partir des données de l’Assurance Maladie et les résultats des fluctuations épidémiques du réseau Sentinelle de l’INSERM (Institut National de la Santé et de la Recherche Médicale).
Les estimations de l'époques arrivaient à une baisse de la consommation d'antibiotiques de près de 25%.
Cependant, les organismes de santé publique continuent à sensibiliser le public en lançant régulièrement des spots télévisés tels que celui présent en fin de page.
La sensibilisation du public reste prépondérante si on souhaite sauver les antibiotiques. Comme il est précisé plus profondément dans la partie C, la surconsommation d'antibiotiques augmente fortement le risque de développement de résistances. Alors pourquoi les gens prennent des antibiotiques? La plupart des gens interrogéss ne savent que répondre. La plupart prennent des antibiotiques "par habitude" et certains "ne savaient pas que des résistances se formaient" (questions posées dans la rue à des passants d'une tranche d'âge comprie entre 20 et 62 ans). D'autres encore ne savaient même pas ce que leur prescrivait le médecin! "Quand j'ai le nez plein, et que j'ai mal à la tête, je vais voir mon docteur et il me prescrit ces petits comprimés" dit une femme de 59 ans. Comprimés qui se sont avérés être des dérivés du penicillium, l'un des premiers antibiotiques découverts (cf. Partie A)! Ce comportement de "prescription automatique" n'arrange rien au problème de la résistance croissante aux antibiotiques. Le défi que doivent relever les laboratoires pharmaceutiques et les institutions en charge de la santé sont nombreux, mais sont avant tout concentrés dans la sensibilisation du public.
Bien que la première section de cette partie donne une image plutôt positive de la recherche (nouvelles classes d'antibiotiques, méthodes anti-bactériennes nouvelles...), le risque est réellement important. En effet, depuis la découverte du pénicillium par Fleming en 1928, l'Humanité a été leurrée par une fausse impression d'invulnérabilité. Selon certains témoignages de l'époque, les premiers antibiotiques étaient considérés comme des "produits miracles" qui guérissaient toutes les maladies. Ce genre de déclaration a installé un mécanisme de surconsommation, mécanisme qui est resté ancré dans nos mentalités.
Comme dit l'adage, il vaut mieux prévenir que guérir. Dans le cas des antibiotiques, cela se vérifie encore plus.
Je vais maintenant vous diriger vers la conclusion de notre TPE, qui tentera de répondre à notre problématique.